La comparsa di batteri resistenti agli antibiotici è un problema di sempre maggiore attualità e ad ogni latitudine, conseguenza del loro utilizzo indiscriminato (e spesso poco motivato) nei più svariati campi, dalla sanità all'agricoltura, dagli allevamenti intensivi alla ricerca.
 Il detto "in ospedale si entra sani e si esce malati" ha un certo fondamento di verità in quanto è li che è più facile incappare in batteri resistenti, selezionati naturalmente dal connubio tra alta densità umana (e affetta da una qualche patologia) e il trattamento (prima e dopo una operazione chirurgica) con antibiotici di varia natura. Basta un semplice "buco" nelle procedure di sterilizzazione su un uno qualsiasi dei veicoli di diffusione microbica (bagni, condotte dell'aria condizionata, strumenti medici, ...) perché ne siano colpiti soggetti già di per sé debilitati
Il detto "in ospedale si entra sani e si esce malati" ha un certo fondamento di verità in quanto è li che è più facile incappare in batteri resistenti, selezionati naturalmente dal connubio tra alta densità umana (e affetta da una qualche patologia) e il trattamento (prima e dopo una operazione chirurgica) con antibiotici di varia natura. Basta un semplice "buco" nelle procedure di sterilizzazione su un uno qualsiasi dei veicoli di diffusione microbica (bagni, condotte dell'aria condizionata, strumenti medici, ...) perché ne siano colpiti soggetti già di per sé debilitati
Ma abbiamo un valido alleato in un batterio che vive proprio sulla mucosa del nostro naso.
Ma andiamo con ordine.
Ma andiamo con ordine.
Tra i batteri più spesso sul banco degli imputati nelle infezioni ospedaliere (e non) vi è lo Staphylococcus aureus meticillina-resistente (MRSA) dotato, come dice il nome, di resistenza agli antibiotici appartenenti alla classe dei beta-lattamici. Non si tratta di un batterio mutante nel comune senso del termine ma di un "banalissimo e comune" Staphylococcus aureus che ha acquisito il gene per la resistenza agli antibiotici da altri batteri, attraverso eventi naturali come la coniugazione o l'infezione da batteriofagi.
Il plasmide portatore della resistenza agli antibiotici viene perso con relativa rapidità a livello di popolazione in assenza di pressione selettiva (alias presenza di antibiotici), essendo un "peso" metabolico per il batterio portatore. Rimarrà tuttavia presente in un ristretto numero di batteri da cui potrà essere condiviso in caso di necessità.
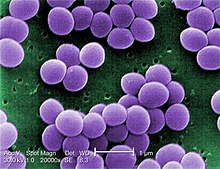 |
| S. aureus in falsi colori (Credit: CDC via wikimedia) |
Come detto lo Staphylococcus aureus è un batterio comune presente sulla cute e sulle mucose nasali di una persone su tre, senza che questo causi alcun problema di salute. I problemi sorgono quando il batterio colonizza spazi che non gli sono propri (apparato urogenitale, circolo sanguigno, ...) causando infezioni anche molto serie, trattabili tuttavia con terapia antibiotica. Chiaramente se il batterio invasore è del ceppo MRSA le armi a disposizione del medico saranno spuntate; che non sia una mera ipotesi lo prova il fatto che in media 2 persone su 100 sono entrate in contatto con il MRSA che rimarrà innocuo fintanto che non gli si presenti l'occasione di superare la barriera della mucosa.
Negli USA si stima che il numero di decessi legato a MRSA sia di 11 mila persone all'anno. Il problema è particolarmente importante nei soggetti affetti da fibrosi cistica a causa dell'accumulo di muco (terreno ideale per i batteri) nelle vie respiratorie.
 |
| Lugduin, un peptide ciclico con anello tiazolidinico (credit: Mykhal) |
Un aiuto inaspettato (ma non troppo conoscendo l'origine degli antibiotici) viene da un "cugino" dello S. aureus, lo Staphylococcus Lugdunensis (presente nelle mucose del 9% delle persone) che è capace di produrre una molecola battezzata lugdunin, dotata di forte attività antibiotica contro lo S. aureus.
La scoperta, riportata in un articolo pubblicato da Andreas Peschel sulla prestigiosa rivista Nature, viene dall'evidenza che in presenza di S. lugdunensis, la probabilità di trovare nell'epitelio nasale lo S. aureus è 6 volte inferiore; un forte indizio che i due batteri sono in competizione tra loro e che lo S. lugdunensis è capace di impedire la proliferazione del rivale.
Se fosse solo questo, la scoperta rientrerebbe nel novero delle osservazioni classiche di prodotti con attività antibiotica destinati a scomparire con la comparsa di un ceppo resistente. Il vero elemento interessante è che la lugdunin oltre ad essere una molecola di dimensioni più grandi dei classici antibiotici, ha una modalità di azione diversa dal solito (tipicamente inibitori enzimatici o della sintesi proteica o della formazione della parete cellulare o ...), diretta sulla membrana cellulare batterica. Sebbene il meccanismo di azione sia ancora poco chiaro, il punto interessante è che non si è riusciti a selezionare mutanti spontanei di S. aureus in test "facilitanti" durati 30 giorni (se volete vedere la "facilità" con cui possono comparire batteri resistenti vi rimando ad un articolo/video precedente --> QUI).
La continua coabitazione di S. lugdunensis con il rivale S. aureus ha selezionato la comparsa di una arma rivelatasi evidentemente efficace nel corso degli eoni della loro coevoluzione. Questo è il vero elemento differenziante rispetto agli antibiotici oggi disponibili.
E' ancora troppo presto per gridare al successo in quanto dovranno essere prima condotti studi clinici approfonditi ma i test preliminari condotti sui roditori hanno evidenziato non solo la sua sicurezza ma anche la capacità di bloccare infezioni altrimenti letali mediate dallo Staphylococcus aureus; non solo del tipo MRSA ma anche di ceppi resistenti ai glicopeptidi, e di alcune specie di Enterococcus.
Tra le modalità di assunzione dell'antibiotico, lo spray nasale è ad oggi la via più ovvia, anche in funzione preventiva prima o durante le degenze ospedaliere.
Fonte
- Human commensals producing a novel antibiotic impair pathogen colonization
Alexander Zipperer et al, (2016) Nature 535, pp. 511–516

Nessun commento:
Posta un commento